Как быстро восстанавливается кровь у донора
Обычно к концу первых суток после отбора крови у донора восполняется объем крови. Это происходит в результате перехода в кровяное русло жидкости из тканей и мобилизации крови из резервов.
Переливание крови – донор
Сразу же после отбора крови усиливается деятельность органов кроветворения: число эритроцитов в крови начинает увеличиваться, а процессы разрушения приостанавливаются. Постоянное обновление красных кровяных клеток способствует сохранению неизменного состава крови.
Обновление эритроцитов — естественный процесс. Каждую минуту из костного мозга в кровь поступает около 115 миллионов молодых красных кровяных клеток. Соответствующее число отживших эритроцитов удаляется из кровеносного русла. Частично они поглощаются клетками селезенки и печени, частично используются костным мозгом при образовании новых красных кровяных клеток.
Компенсаторные возможности костного мозга очень велики. При большой потере крови интенсивность образования эритроцитов возрастает по сравнению с нормой в 6—7 раз.
Если донор сдал 225 миллилитров крови (то есть половинную дозу), процесс восстановления ее состава заканчивается примерно на пятнадцатый день. Если была взята полная доза — 450 миллилитров, то, как показали исследования, число эритроцитов возвращается к исходному уровню через семь-восемь недель
Важно подчеркнуть, что у доноров, сдающих кровь повторно, процессы регенерации (восстановления) происходят быстрее
Тысячи доноров, сохраняя отменное здоровье, имеют стаж двадцать — двадцать пять лет. Они пользуются заслуженным почетом в нашей стране, и каждый из них по праву может гордиться спасением многих и многих жизней.
Когда нужно сдавать кровь? Сколько она может храниться в банках крови? Обладателю какой группы крови всегда будут рады в пунктах сдачи крови?
На самом деле все зависит от текущей потребности учреждения службы крови в тех или иных компонентах донорской крови. А она меняется каждый день в соответствии с имеющимися заявками медицинских организаций. В какой-то момент «самой востребованной» может стать и IV(AB) Rh- (четвертая отрицательная, — Прим. ред.) в случае повышенного количества запросов.
Светофор достаточно понятен и ориентирован именно на доноров цельной крови.
На случай чрезвычайных ситуаций в учреждениях службы крови создается и постоянно поддерживается неснижаемый запас компонентов крови. При необходимости резервы немедленно обеспечат потребность для лечения весьма большого количества пострадавших. Именно резерв — ранее заготовленные от регулярных доноров компоненты крови, протестированные в полном объеме и готовые к переливанию — расходуется в первую очередь при ликвидации последствий чрезвычайных ситуаций.
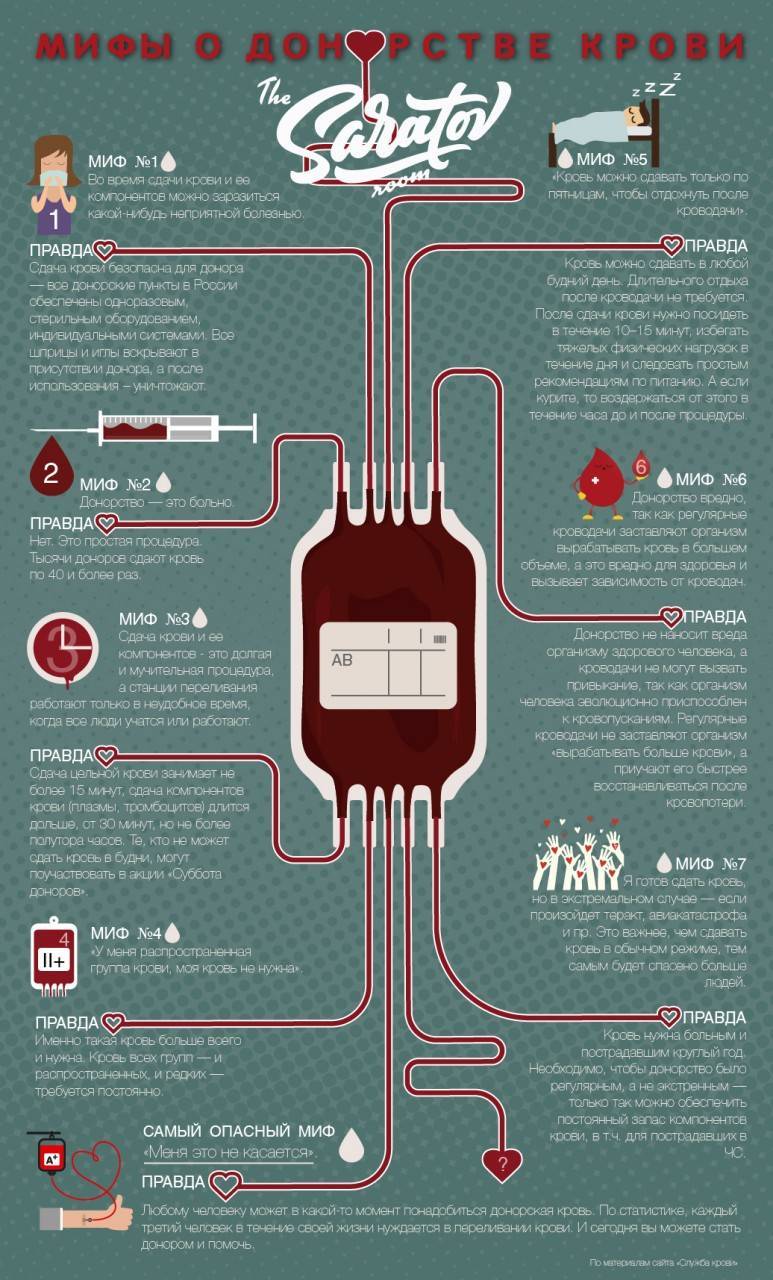
В период катастроф, как правило, происходит массовый приток доноров. Значительное увеличение количества донаций несет опасность создания запасов невостребованной крови. Вместе с тем, через две-три недели после недолгого всплеска донорской активности происходит значительное снижение количества доноров.
Всегда помните, что донорство должно быть плановым.
Кто может стать донором?
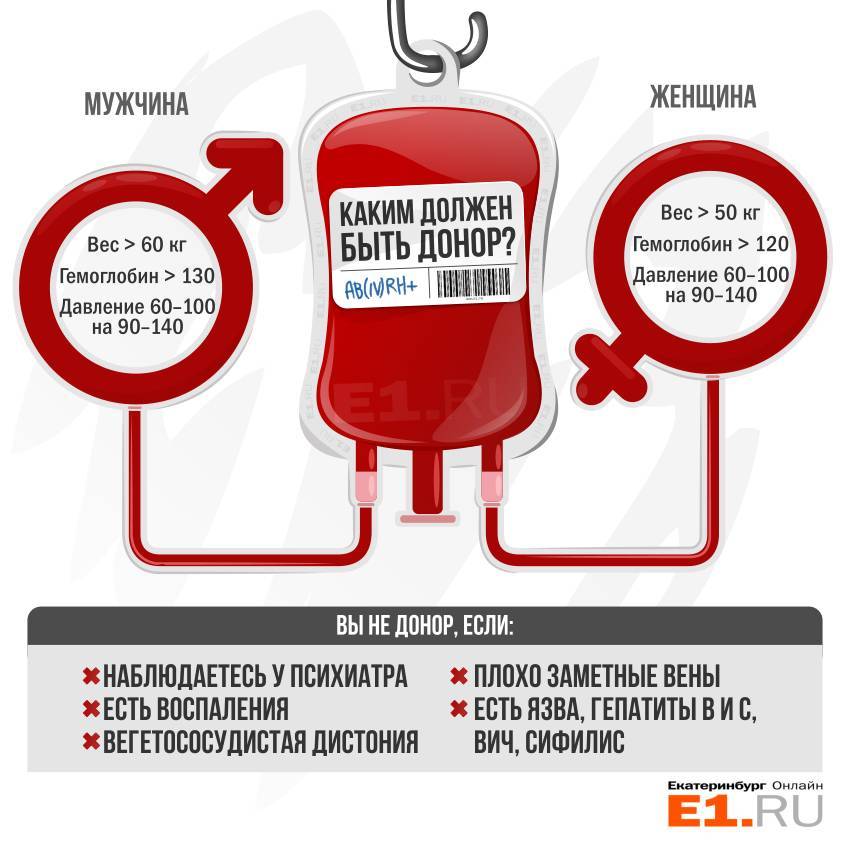
Потенциальный донор должен достичь возраста 18 лет и весить не менее 50 кг, а также не иметь противопоказаний к переливанию. Так, поделиться кровью не могут стать пациенты с ВИЧ/СПИД, вирусными гепатитами, туберкулезом, злокачественными новообразованиями, психическими заболеваниями, отсутствием слуха и речи. Необходим временный отвод от донорства на разные сроки после оперативных вмешательств, в том числе абортов, пребывания в загранкомандировках больше двух месяцев, контактами с больными гепатитами А, В и С. Полный перечень временных и абсолютных противопоказаний можно прочитать здесь.
Отметим, что в России требования к донорам гораздо более жесткие, чем в других странах. А некоторые наши противопоказания к донорству вообще практически не встречаются за рубежом. Например, возрастной ценз далеко не везде привязывается к совершеннолетию, как у нас: в Великобритании и США донором можно стать уже в 17 лет, а при наличии разрешения родителей или опекунов — даже с 16. У нас запрещено сдавать кровь в период менструации, а в Австралии и Испании подобных запретов не существует. В России любой вирусный гепатит исключает донорство на всю жизнь, в то же время в некоторых странах люди, в детстве перенесшие гепатит А, имеют право становиться донорами.
Получить исчерпывающую информацию о донорстве вы можете на интернет-портале Службы крови – www.yadonor.ru. Горячая линия по вопросам донорства крови – 8-800-333-33-30 – работает круглосуточно и звонок по России бесплатный. На портале Донорский светофор можно узнать, где находится ближайший центр, в котором требуется кровь вашей группы.
Какую пользу получает донор?
По закону в день сдачи крови донору предоставляется бесплатное питание и два выходных. Сдав в течение года две максимально допустимые дозы крови, донор имеет право на получение по месту работу или учебы льготную путевку в санаторий. После сдачи 60 донаций доброволец получает нагрудный знак «Почетный донор России», а вместе с ним — ежегодный оплачиваемый отпуск в удобное для него время, право на внеочередное оказание медпомощи и ежегодную индексируемую выплату, которая в 2020 году составила 14 570 рублей 36 копеек.
В некоторых регионах предоставляются дополнительные льготы, и больше всех повезло московским почетным донорам — им полагается бесплатный проезд в общественном транспорте, изготовление и ремонт зубных протезов, а также скидка 50% на оплату коммунальных услуг и лекарственное обеспечение.
Если говорить о пользе для здоровья, то как минимум сдача крови до 500 мл абсолютно безопасна, что подтверждено многочисленными научными исследованиями. Рекомендуемый объем одной донации составляет 450 мл. Кроме того, донорство — это возможность избавиться от избытка железа, который, возможно, повышает риск развития некоторых онкологических заболеваний и инфаркта миокарда. Исследование, проведенное в Финляндии, показало, что у доноров риск инфаркта на 88 % ниже, чем у тех, кто никогда не сдавал кровь или делал это единожды. Возможно, причина еще и в том, что перед донацией люди проходят обязательное обследование и анализы, то есть лучше контролируют свое здоровье.
Перечень заболеваний, относящихся к абсолютным противопоказаниям
Прежде чем жертвовать свою кровь, надо разобраться, не навредит ли вашему организму донорство крови. Минусы для организма будут очевидны, если вы страдаете или у вас в анамнезе были заболевания, попадающие в список абсолютных противопоказаний. К ним относят следующие:
- Паразитарные инфекции: лейшманиоз, ришта, трипаносомоз, токсоплазмоз, филяриатоз, эхинококкоз.
- Сердечно-сосудистые проблемы: ишемическая болезнь сердца, порок сердца, атеросклероз, облитерирующий эндартериит, рецидивирующий тромбофлебит, миокардит, атеросклеротический кардиосклероз, эндокардит.
- Заболевания органов дыхания: обструктивный бронхит, эмфизема легких, бронхоэктатическая болезнь, стадия декомпенсации диффузного пневмосклероза, бронхиальная астма.
- Болезни ЖКТ: язвенная болезнь, ахилический гастрит.
- Проблемы с печенью и желчными путями: цирроз печени, калькулезный холецистит, сопровождающийся рецидивирующими приступами и проявлениями холангита, хронические заболевания печени.
- Болезни мочевыводящих путей и почек: мочекаменная болезнь, очаговые и диффузные поражения почек.
Что такое плазма?
Давайте разберемся, что такое плазма.
Плазма – это жидкая часть крови, которая составляет большую ее часть. А точнее 60%. Плазма может быть прозрачной или же иметь слегка желтоватый оттенок. Человек, употребляющий в пищу много жирного имеет мутную плазму.
Основная задача плазмы – это транспортировка клеток крови и питательных элементов. Основная ее часть состоит из воды, но помимо этого в плазме присутствуют такие элементы:
- Белок
- Аминокислота
- Глюкоза
- Ферменты
- Гормоны
- Минералы
8% плазмы составляют белки. Они обеспечивают солевой баланс организма, позитивно влияют на работу иммунной системы, принимают участие в процессах обмена.
Использование плазмы очень популярно в медицине. Ее вводят при состоянии шока у пациента, большой кровопотере, при плохой свертываемости крови и кардиомиопатии.
Как стать донором крови: требования
К кандидатам в доноры крови предъявляются определенные требования, но их список не такой большой, как принято думать.
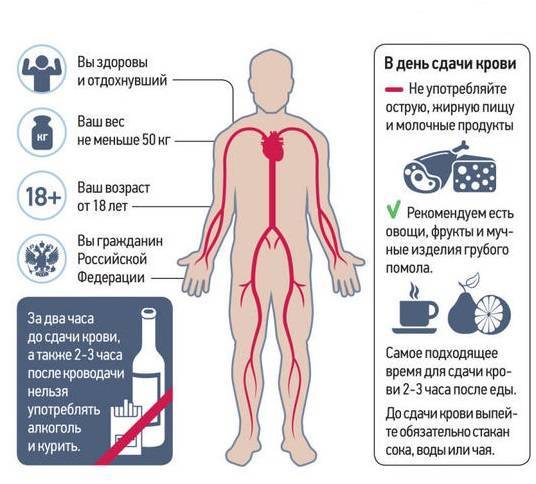
Если вы сдаете кровь на территории РФ, у вас должно быть гражданство Российской Федерации или вид на жительство в России сроком не менее одного года;
Вы должны быть совершеннолетним или приобрести полную дееспособность до достижения возраста 18 лет в соответствии с законодательством РФ.
У вас не должно быть медицинских противопоказаний. Их полный список отражен в в приказе Минздрава РФ от 14 сентября 2001 года № 364 «Об утверждении порядка медицинского обследования донора крови и ее компонентов».
Среди абсолютных противопоказаний:
- носительство ВИЧ;
- сифилиса;
- вирусных гепатитов;
- онкологические заболевания;
- серьезные сердечно-сосудистые заболевания.
Несмотря на обширный список, большинство болезней, включенных в него, встречается крайне редко. Так, например, заболевания желудочно-кишечного тракта станут препятствиям для донорства крови только в случае серьезных осложнений. Например, уже развившейся язвенной болезни. Гастрит вне стадии обострения не помешает вам стать донором крови.
Иногда требуются доноры именно тромбоцитов. К ним есть особые требования. Стать донором тромбоцитов можно, если:
- вы — кадровый донор тех отделений переливания крови, где заготавливают тромбоциты;
- тромбоцитов в крови при обследовании перед донацией (процедура донорства) более 210х109/л;
- подтверждена потребность в концентрате тромбоцитов определенной групповой- и резус-принадлежности.
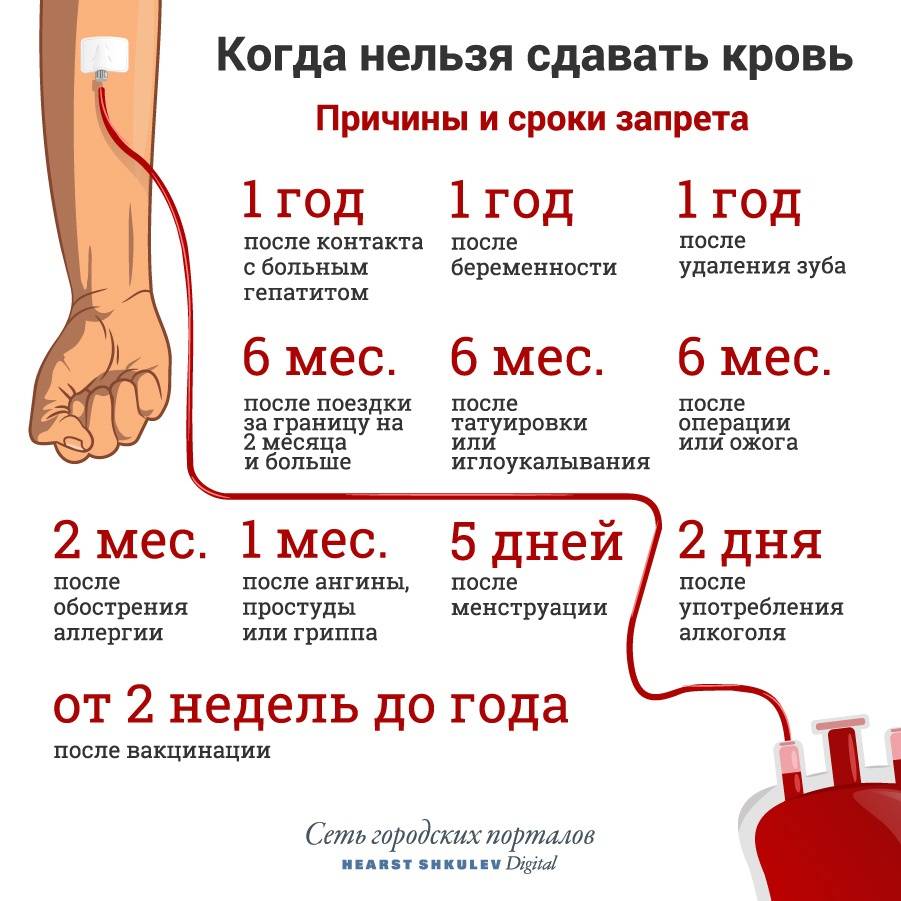
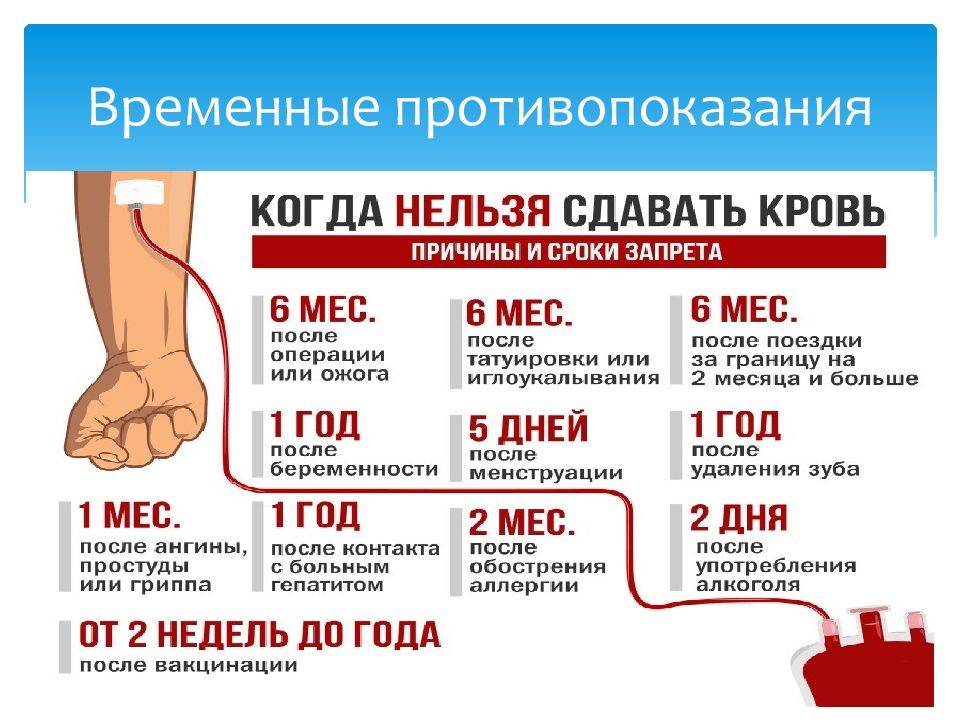
Временными противопоказаниями могут стать некоторые состояния:
- после удаления зуба;
- нанесения татуировки или пирсинга;
- менструация;
- беременность и лактация;
- прием алкоголя;
- недавно перенесенные прививки.
Подробнее об этом расскажут в центре переливания крови.
Сдаем кровь
Кто может стать донором крови?
Потенциальный донор должен достичь возраста 18 лет и весить не менее 50 кг, а также не иметь противопоказаний к переливанию. Так, поделиться кровью не могут стать пациенты с ВИЧ/СПИД, вирусными гепатитами, туберкулезом, злокачественными новообразованиями, психическими заболеваниями, отсутствием слуха и речи. Необходим временный отвод от донорства на разные сроки после оперативных вмешательств, в том числе абортов, пребывания в загранкомандировках больше двух месяцев, контактами с больными гепатитами А, В и С. Полный перечень временных и абсолютных противопоказаний можно прочитать здесь.
Если вы претендуете на звание «Почетный донор России» и хотите сдавать кровь регулярно, от вас потребуется регулярно предоставлять справки о перенесенных за полгода заболеваниях, об отсутствии контактов по гепатитам и другим инфекционным заболеваниям. Также придется раз в год сдавать клинический анализ мочи и проходить флюорографию, рентген органов грудной клетки и электрокардиографию (ЭКГ).
Где сдать кровь?
Узнать адреса пунктов сдачи крови можно на интернет-портале Службы крови. Горячая линия по вопросам донорства крови – 8-800-333-33-30 – работает круглосуточно и звонок по России бесплатный. Прием доноров ведется по предварительной записи, достаточно позвонить и сообщить о своем скором визите. При себе необходимо иметь только паспорт.
Как подготовиться к сдаче крови?
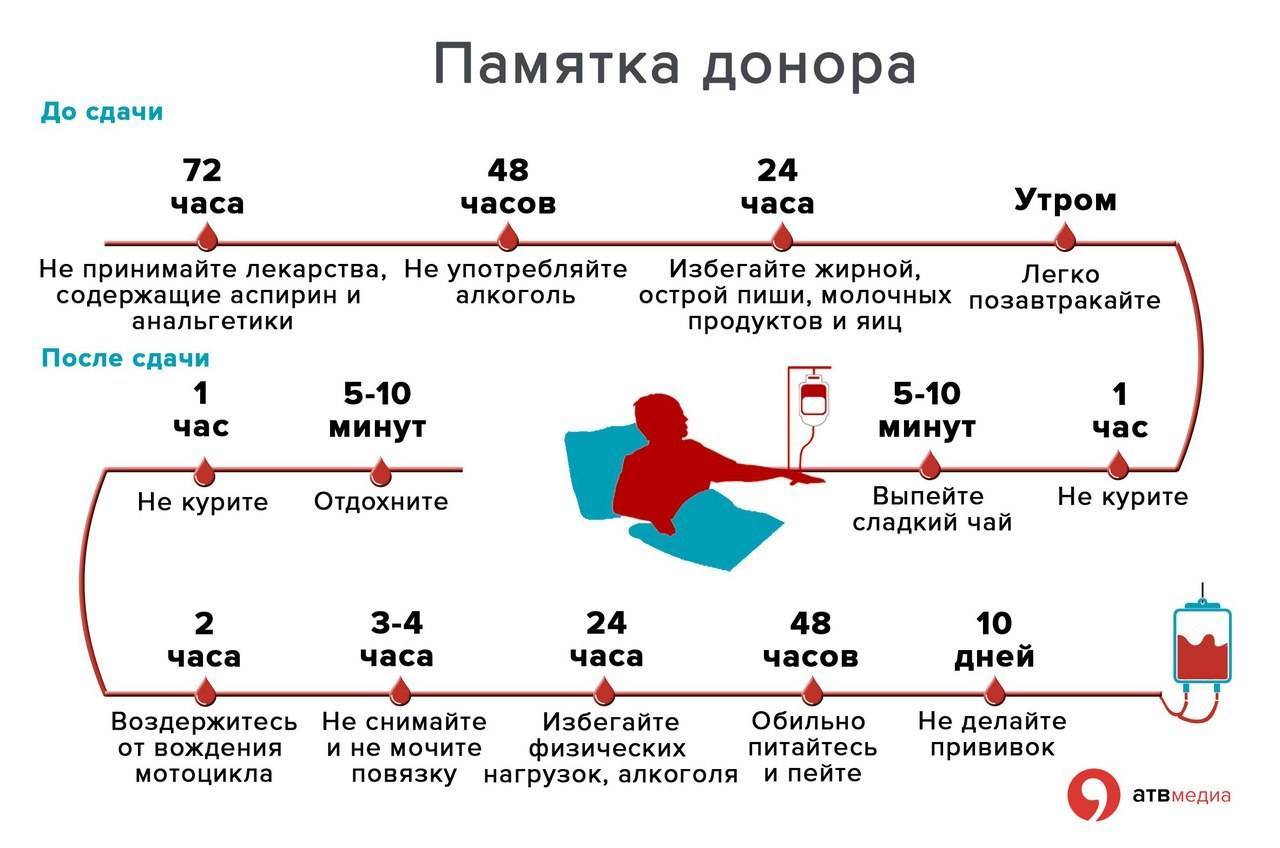
Накануне и в день донации лучше воздержаться от жирных, жареных, острых или копченых продуктов. Также не рекомендуется есть бананы, орехи, молочные продукты, яйца и масло.
Не стоит идти сдавать кровь после бессонной ночи или натощак, донор должен быть сытым и хорошо отдохнувшим. Обязательно выспитесь и съешьте легкий завтрак.
За двое суток до сдачи крови нельзя употреблять алкоголь, а за 72 часа — принимать аспирин и другие анальгетики. И не курите минимум за час до процедуры, даже если очень волнуетесь.
ВАЖНО! Если в назначенный день вы почувствовали недомогание, откажитесь от сдачи крови. Даже легкая слабость или озноб могут быть симптомами инфекционного или другого заболевания
Просто отложите донацию на другой день.
Как происходит забор крови?
Сначала от вас потребуется заполнить анкету и пройти небольшой медосмотр, в ходе которого врач оценит состояние вашего здоровья.
Во время кроводачи вы будете сидеть или лежать в кресле с откидной спинкой. Процедура происходит также, как и сдача анализа крови из вены, с той разницей, что на это уйдет 5-10 минут. Рекомендуемый объем одной донации составляет 450 мл — это абсолютно безопасно для вашего здоровья.
После сдачи крови вам необходимо будет отдохнуть 10-15 минут под присмотром медицинского персонала. Весь процесс, включая заполнение анкеты, займет чуть больше часа.
Что получает донор?
По закону в день сдачи крови донору предоставляется бесплатное питание и два выходных. Сдав в течение года две максимально допустимые дозы крови, донор имеет право на получение по месту работу или учебы льготную путевку в санаторий.
После сдачи 60 донаций доброволец получает нагрудный знак «Почетный донор России», а вместе с ним — ежегодный оплачиваемый отпуск в удобное для него время, право на внеочередное оказание медпомощи и ежегодную индексируемую выплату, которая в 2021 году составляет 15 109 рублей и 46 копеек.
Польза от донорства
Некоторые медицинские специалисты утверждают, что донорская кровь приносит пользу не только больным, но и донору.
1. Донорство снижает уровень железа
Железо необходимо организму, чтобы производить эритроциты. Однако слишком большое количество железа может нанести вред здоровью, которое может влиять на различные органы, такие как печень и сердце.
2. Донорство поможет выявить проблемы со здоровьем
Каждый донор проходит физическое обследование и сдает анализ крови. В результате, у человека могут выявить неизвестные ранее проблемы со здоровьем. Даже если показатели крови не позволяли человеку сдать кровь, обследование поможет ему получить больше информации о своем здоровье.
Перенесенные заболевания
Ограничения на донорство крови устанавливаются в тех случаях, когда человек переболел инфекционными болезнями. Для того чтобы он смог стать донором, он должен не только полностью выздороветь, но и переждать определенный карантинный период.
Например, при перенесенной малярии (при условии, что результаты иммунологических тестов являются отрицательными и нет симптомов) со дня выздоровления должно пройти 3 года. При брюшном тифе этот период составляет 1 год. После перенесенных ОРВИ, гриппа или ангины надо подождать не меньше месяца.
При других, не указанных выше инфекционных заболеваниях карантинный период несколько больше – 6 месяцев. После удаления зуба, перед тем как сдавать кровь, надо подождать 10 дней. После острых воспалительных процессов восстановление длится не менее 1 месяца.
Ограничения накладываются и на людей, страдающих от аллергических заболеваний. После купирования острых приступов должно пройти не менее 2 месяцев.
Искусственные кровезаменители
Большим достижением медицины является открытие и применение искусственных кровезаменителей, т. е. жидкостей, введение которых может в одних случаях заменить переливание крови, а в других временно его отсрочить. Конечно, полностью кровь не может быть заменена ни плазмой, ни каким-либо из кровезамещающих растворов, потому что в них отсутствуют переносчики кислорода — эритроциты.
Однако применение некоторых кровезаменителей может вывести больного или раненого из тяжелого шокового состояния даже при большой кровопотере. Этим устраняется непосредственная угроза для его жизни. Переливание крови, если оно все же требуется, может в таком случае быть отложено.
- Солевые растворы. Предложенные с этой целью солевые растворы содержат все те соли, которые обычно входят в состав плазмы крови. В связи с тем, что солевые растворы довольно быстро покидают сосудистое русло, для более длительного их пребывания в крови больного к ним прибавляются коллоидные вещества. Исключительно ценным и важным для практики является синтетический, высокомолекулярный кровезаменитель — полиглюкин. Введение полиглюкина повышает кровяное давление и надежно выводит из шокового состояния при травматическом, послеоперационном и ожоговом шоках и при острой кровопотере.
- Поливинилпирролидон. При интоксикациях, вызванных отравлениями, инфекциями или ядами, хорошее действие оказывает поливинилпирролидон. Препарат поливинилпирролидона — гемодез — применяется при токсических формах острых желудочно-кишечных заболеваний (диспепсии, дизентерии, пищевом отравлении), тяжелых ожогах, непроходимости кишечника, токсикозах беременных, некоторых инфекциях и отравлениях.
- Белковые гидролизаты. При состояниях белковой недостаточности, о которой мы говорили раньше, переливание плазмы и ее препаратов иногда может быть заменено вливаниями так называемых белковых гидролизатов. Они представляют собой продукты обработки белков различного происхождения не только крови животных, но и, например, белка молока—казеина.
Гидролизаты содержат не целые белки, а полученные путем гидролиза составные их части— аминокислоты. Из них организм строит (синтезирует) собственные белки. Они могут вводиться в больших количествах и покрывать тяжелую недостачу белков или даже на время удовлетворять потребность организма в пищевых белках.
Поэтому гидролизат казеина с успехом применяется при заболеваниях или операциях, повлекших за собой прекращение или затруднение приема пищи через рот (ожоги глотки и пищевода, вмешательства на пищеводе и желудочно-кишечном тракте, челюстно-лицевые операции), а также при подготовке к операциям ослабленных больных, в послеоперационном периоде и др.
КАКОЕ МЕДИЦИНСКОЕ ОБСЛЕДОВАНИЕ НАДО ПРОЙТИ, ЧТОБЫ СТАТЬ ДОНОРОМ
Все необходимые анализы обычно делают непосредственно на станциях переливания крови. Некоторое количество сданной донором крови забирается для анализов. Определяются: группа крови и резус-фактор; данные общего анализа крови (гемоглобин, лейкоциты, эритроциты, СОЭ и др.); а также маркеры возбудителей гемотрансмиссивных (передающихся с кровью) инфекций: вируса иммунодефицита человека, вирусов гепатитов В и С; возбудителя сифилиса.
При желании через 1-2 дня донор может приехать с паспортом на Станцию и получить результаты своих анализов. Результаты сообщаются только лично и конфиденциально. Если в крови обнаружатся признаки инфекции, об этом будет знать только сдавший кровь и врач. И врач посоветует, куда можно обратиться для того, чтобы выяснить ситуацию со здоровьем.
Помимо анализа крови потенциальный донор проходит медицинский осмотр, во время которого врач измеряет давление, температуру, пульс, расспрашивает о самочувствии. Перед процедурой кроводачи каждый потенциальный донор заполняет специальную «анкету донора», в которой отвечает на вопросы о состоянии своего здоровья и перенесенных заболеваниях.
Окончательное решение о допуске к кроводаче осуществляет врач-трансфузиолог, который оценивает в том числе и психоневрологический статус донора и может отвести его при подозрении на употребление наркотиков, алкоголя, ведении асоциального образа жизни.
Сдача плазмы крови: польза и вред
При сдаче плазмы у человека сначала берут цельную субстанцию, которую центрифугируют и отделяют плазму от клеточной массы. Жидкую часть, то есть саму плазму, забирают, а густые компоненты разбавляют физраствором и возвращают в кровоток донора.
Вредно ли донорство плазмы? Нет, если опять же не сдавать ее слишком часто и помногу. Без вреда здоровью можно изъять за 1 раз не больше 600 мл биоматериала. Организм полностью восстанавливается за 2 недели.
При донации тромбоцитов крови плюсы и минусы для организма те же, что при заборе цельной жидкости и плазмы. Разница в том, что максимальный объем тромбоцитарной массы, забираемой за 1 раз, составляет 450 мл. Кроме того, на восстановление может уйти не 2, а 3 недели.
Капля крови спасает жизнь, но может ее и погубить
Получая чужую цельную кровь, организм больного в большей или меньшей степени сенсибилизируется, поэтому, учитывая, что всегда существует опасность иммунизации антигенами тех систем, о которых мы не знаем, в настоящее время медицина почти не оставила абсолютных показаний к трансфузии цельной крови.
Абсолютным показанием к гемотрансфузии является тяжелое состояние больного, грозящее летальным исходом и ставшее результатом:
- Острой кровопотери (потеря составляет более 15% объема циркулирующей крови – ОЦК);
- Кровотечения, как следствие нарушения в системе гемостаза (конечно, лучше было бы перелить недостающий фактор, но его на тот момент может не оказаться в наличии);
- Шока;
- Тяжелой анемии, которую не относят к противопоказаниям;
- Травмы и тяжелые оперативные вмешательства с массивной кровопотерей.
Зато абсолютных противопоказаний для переливания цельной крови более чем достаточно, и основную долю их составляет различная патология сердечно-сосудистой системы. Кстати, для трансфузии некоторых компонентов (эритроцитной массы, например) они могут перейти в разряд относительных:
- Острый и подострый (подострый, когда имеется прогрессирование процесса с декомпенсацией кровообращения) септический эндокардит;
- Свежие тромбозы и эмболии;
- Тяжелые расстройства мозгового кровообращения;
- Отек легкого;
- Миокардиты, миокардиосклероз;
- Пороки сердца с нарушением кровообращения 2Б – 3 степени;
- Артериальная гипертензия, стадия – III;
- Выраженный атеросклеротический процесс сосудов головного мозга;
- Нефросклероз;
- Кровоизлияния в сетчатку глаза;
- Острая ревматическая лихорадка и атака ревматизма;
- Хроническая почечная недостаточность;
- Острая и хроническая печеночная недостаточность.
К относительным противопоказаниям относят:
- Общий амилоидоз;
- Диссеминированный туберкулез легких;
- Повышенную чувствительность к белкам, белковым препаратам, аллергические реакции.
Как восстановиться после сдачи крови
Хотя незначительная кровопотеря не наносит здоровью вреда, после донации организму требуется восстановление. Чтобы ускорить его, необходимо:
- не курить несколько часов после сдачи крови, чтобы не замедлять циркуляцию кислорода в тканях;
- сразу после процедуры выпить сладкий чай для поднятия уровня глюкозы и съесть батончик гематогена;
- на сутки исключить занятия спортом и другие нагрузки, обеспечить себе максимальный покой;
- на несколько дней отказаться от алкоголя, сладкой газировки и вредных полуфабрикатов;
- первые два дня после сдачи крови на донорство употреблять побольше белка.
Совет! Для быстрого восстановления полезно пить вишневый или гранатовый сок, а также есть яблоки.
После сдачи крови необходимо пить побольше воды — не менее 2 л в сутки
Если после донации самочувствие ухудшилось, необходимо лечь на спину и поднять ноги выше головы, чтобы обеспечить правильную циркуляцию крови. Также при недомогании можно сесть и опустить голову пониже между колен. Если слабость, головокружение и тошнота не отступают, нужно обратиться к врачу.
Правила сдачи крови
Стать донором сложно, так как кандидатам предъявляют ряд требований. Без их выполнения процедура забора биологической жидкости не проводится.
Условия для претендентов вне зависимости от полового признака:
- Заборы крови можно проводить, начиная с возраста 18 лет.
- Являться гражданином или иметь вид на жительство. Обязательно при себе иметь паспорт, прочие документы, позволяющие идентифицировать личность.
- Масса тела – более 50 кг, в исключительных случаях минимальный вес может составлять – 47 кг.
- Быть здоровым.
Дополнительно к активным донорам предъявляются индивидуальные требования. Это ведение здорового образа жизни и регулярные медицинские обследования.
Дополнительная документация:
- справка с места жительства о перенесенных в течение последних 6 месяцев заболеваниях;
- раз в год – результаты общих клинических анализов, флюорографии, ЭКГ;
- раз в квартал – справка об отсутствии эпизодов заболевания вирусным гепатитом А;
- раз в 6 месяцев – справка об отсутствии гепатита В и С;
- при каждой донации – справку об отсутствии контакта с инфекционными заболеваниями;
- женщинам – результаты гинекологического осмотра на момент обращения в базовое медицинское учреждение Службы крови. Во время месячных забор не проводится.
Периодичность заборов зависит от порции крови, изъятой в течение 1 эпизода и по половому признаку. Женскому полу разрешается сдавать плазму и компоненты крови – на тромбоциты и эритроциты – не более 4 раз в год. Мужской половине общества – не больше 5 раз в год.
Интервал между забором эритроцитарной массы составляет от 2 до 4 месяцев с последней сдачи по усмотрению врача-трансфузиолога.
Иные возможные проблемы
Противопоказания к донорству крови не ограничиваются лишь заболеваниями внутренних органов. Также нет смысла идти на станцию переливания, если у вас было что-то из нижеперечисленных заболеваний.
1. Проблемы с глазами: остаточные проявления увеита (хориоретинит, иридоциклит, ирит), трахома, миопия более 6 диоптрий, полная слепота.
2. Заболевания лор-органов: тяжелые гнойно-воспалительные заболевания, озена.
3. Кожные проблемы: грибковые поражения (эпидермофития, трихофития, фавус, микроспория), глубокие микозы, экземы, сикоз, псориаз, красная волчанка, эритродермия, пузырчатые дерматозы, гнойничковые поражения (фурункулез, пиодермия).
По приказу Министерства здравоохранения эти заболевания также попадают в перечень абсолютных противопоказаний.
Есть ли какие-то бонусы для доноров?
После успешной донации крови или ее компонентов каждому донору полагается донорская справка установленной формы, согласно которой в день донации он освобождается от работы, вне зависимости в учреждении какой формы собственности он осуществляет трудовую деятельность, государственной или негосударственной, с сохранением за ним среднего заработка за этот день. Донорская справка также дает право на получение дополнительного дня отдыха в течение года. Помимо этого, в соответствии с нормативно-правовыми актами безвозмездному донору крови или ее компонентов выплачивается денежная компенсация на обед в размере 5% от величины прожиточного минимума, установленного в регионе совершения донации.
При совершении определенного количества безвозмездных донаций согласно Федеральному закону № 125-ФЗ «О донорстве крови и ее компонентов» донор может быть награжден нагрудным знаком «Почетный донор России». Общее количество безвозмездных донаций должно соответствовать одной из следующих «формул»:
- цельную кровь 40 и более раз;
- плазму 60 и более раз;
- цельную кровь 25 и более раз и плазму крови в общем количестве 40 раз;
- цельную кровь менее 25 и плазму крови в общем количестве 60 раз.
Федеральным законодательством предусмотрено, что почетные доноры имеют право на:
- внеочередное лечение в государственных или муниципальных организациях здравоохранения в рамках Программы государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи;
- первоочередное приобретение по месту работы или учебы льготных путевок для санаторно-курортного лечения;
- предоставление ежегодного оплачиваемого отпуска в удобное для них время года;
- ежегодную денежную выплату, сумма которой в 2022 году составляет 15 713,84 рубля.
При этом в каждом регионе Российской Федерации существуют дополнительные льготы, предусмотренные местными органами власти, например, бесплатный проезд в общественном транспорте или льготы при оплате коммунальных платежей.
Как получают плазму крови: плазмаферез
Компоненты и препараты крови, о которых шла речь, могут понадобиться в любое время суток, в любом уголке страны, и для того, чтобы быть всегда «начеку», ученые создали условия, при которых они могут храниться длительное время и при этом биологические, функциональные свойства их сохраняются.
Необходимость удовлетворения растущих потребностей лечебных учреждений в плазме и ее препаратах заставило ученых искать пути получения больших количеств плазмы без вреда для донора. Теперь широко применяется так называемый плазмаферез. Его сущность заключается в разделении полученной от донора крови на плазму и форменные элементы (путем центрифугирования) и возвращении обратно донору эритроцитов.
Дело в том, что хотя кроветворные органы при взятии крови у донора восполняют потерю эритроцитов, но это занимает известное время и для полной безвредности кроводачи у каждого донора берут кровь не чаще пяти раз в год.
Всего за год можно от одного донора получить не более 1 литра плазмы. Если же вернуть донору эритроциты, то он теряет только плазму, а восстановление ее составных частей (в основном белков) при здоровой печени занимает всего несколько дней (а донорами могут быть только вполне здоровые люди!).
Плазмаферез
Постоянные противопоказания
(отвод от донорства независимо от давности заболевания и результатов лечения)
1. Инфекционные и паразитарные болезни:
- Болезнь, вызванная вирусом иммунодефицита человека (ВИЧ-инфекция), вирусами гепатита B и C
- Сифилис, врожденный или приобретенный
- Туберкулез (все формы)
- Бруцеллез
- Сыпной тиф
- Туляремия
- Лепра (болезнь Гансена)
- Африканский трипаносомоз
- Болезнь Чагаса
- Лейшманиоз
- Токсоплазмоз
- Бабезиоз
- Хроническая лихорадка Ку
- Эхинококкоз
- Филяриатоз
- Дракункулез
- Повторный положительный результат исследования на маркеры болезни, вызванной вирусом иммунодефицита человека (ВИЧ-инфекция)
- Повторный положительный результат исследования на маркеры вирусных гепатитов B и C
- Повторный положительный результат исследования на маркеры возбудителя сифилиса
2. Злокачественные новообразования
3. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм
4. Болезни центральной нервной системы (органические нарушения)
5. Полное отсутствие слуха и (или) речи, и (или) зрения
6. Психические расстройства и расстройства поведения в состоянии обострения и (или) представляющие опасность для больного и окружающих
7. Психические расстройства и расстройства поведения, вызванные употреблением психоактивных веществ
8. Болезни системы кровообращения:
- гипертензивная (гипертоническая) болезнь II-III ст.
- ишемическая болезнь сердца
- облитерирующий эндоартериит
- неспецифический аортоартериит
- флебит и тромбофлебит
- эндокардит
- миокардит
- порок сердца (врожденный, приобретенный)
9. Болезни органов дыхания:
- бронхиальная астма
- бронхоэктатическая болезнь
- эмфизема легких
10. Болезни органов пищеварения:
- ахилический гастрит
- хронические болезни печени, в том числе неуточненные, токсические поражения печени
- калькулезный холецистит с повторяющимися приступами и явлениями холангита
- цирроз печени
11. Болезни мочеполовой системы в стадии декомпенсации:
- диффузные и очаговые поражения почек
- мочекаменная болезнь
12. Болезни соединительной ткани, а также острый и (или) хронический остеомиелит
13. Лучевая болезнь
14. Болезни эндокринной системы в стадии декомпенсации
15. Болезни глаза и его придаточного аппарата:
- увеит
- ирит
- иридоциклит
- хориоретинальное воспаление
- трахома
- миопия 6 диоптрий и более)
16. Болезни кожи и подкожной клетчатки:
- псориаз
- эритема
- экзема
- пиодермия
- сикоз
- пузырчатка (пемфигус)
- дерматофитии
- фурункулез
17. Оперативные вмешательства (резекция, ампутация, удаление органа (желудок, почка, селезенка, яичники, матка и прочее)), трансплантация органов и тканей, повлекшие стойкую утрату трудоспособности (I и II группа инвалидности), ксенотрансплантация органов
18. Стойкая утрата трудоспособности (I и II группа инвалидности)
19. Женский пол донора для донации 2 единиц эритроцитной массы или взвеси, полученной методом афереза
20. Лица с повторными неспецифическими реакциями на маркеры вирусов иммунодефицита человека, гепатитов B и C и возбудителя сифилиса
21. Лица с повторными выявленными аллоиммунными антителами к антигенам эритроцитов (за исключением доноров плазмы для производства лекарственных препаратов)
22. Лица с повторными выявленными экстраагглютининами анти-A1 (за исключением доноров плазмы для производства лекарственных препаратов)
Обследование
Перед сдачей крови донор проходит бесплатное медицинское обследование, которое включает в себя осмотр врачом-трансфузиологом и предварительное лабораторное исследование. Температура тела, измеренная перед кроводачей, должна быть не выше 37°С; допустимое систолическое давление — от 90 до 149 мм.рт.ст, диастолическое — от 60 до 89 мм.рт.ст.; допустимая частота пульса — 55-95 ударов в минуту.
Если у вас есть заболевания, не вошедшие в список, приведенный ниже, или вы принимаете какие-либо лекарственные препараты или БАДы, сообщите об этом врачу. Осмотр и беседа врача с донором — обязательные процедуры перед сдачей крови или ее компонентов. Не скрывайте от врача свои недомогания, честно отвечайте на его вопросы и вопросы анкеты, и тогда донорство будет безопасным и для вас, и для тех, кому необходимо проведение трансфузии.